هرآنچه باید درمورد اهدا و انتقال خون بدانید

نویسنده؛ مریم صفدری جارستان: میلیونها انسان در سرتاسر جهان هر ساله به انتقال خون نیاز دارند و خون اهدایی ما میتواند جان آنها را نجات دهد. برای کسب آگاهی درمورد این عمل انساندوستانه با مطلب ما همراه شوید. خون باارزشترین هدیهای است که هر کسی میتواند به فرد دیگر بدهد. اهدای خون، درواقع اهدای زندگی
نویسنده؛ مریم صفدری
جارستان: میلیونها انسان در سرتاسر جهان هر ساله به انتقال خون نیاز دارند و خون اهدایی ما میتواند جان آنها را نجات دهد. برای کسب آگاهی درمورد این عمل انساندوستانه با مطلب ما همراه شوید.
خون باارزشترین هدیهای است که هر کسی میتواند به فرد دیگر بدهد. اهدای خون، درواقع اهدای زندگی است. تصمیم شما درمورد اهدای خون میتواند موجب نجات جان یک یا حتی چندین فرد شود.
ازآنجاکه مدت زمان نگهداری خون محدود است، نیاز مداومی به اهدای خون بهصورت منظم وجود دارد. اهدای خون منظم بهوسیلهی تعداد کافی از افراد سالم برای اطمینان از اینکه خون سالم در هر زمان و مکان لازم در دسترس است، امری ضروری بهشمار میآید. البته در وضعیت کنونی، میزان خون اهدایی بسیار کمتر از تقاضای جهانی خون است و برخی از کشورهای جهان از این نظر در وضعیت بحرانی به سر میبرند.
مروری بر خون و اجزای آن
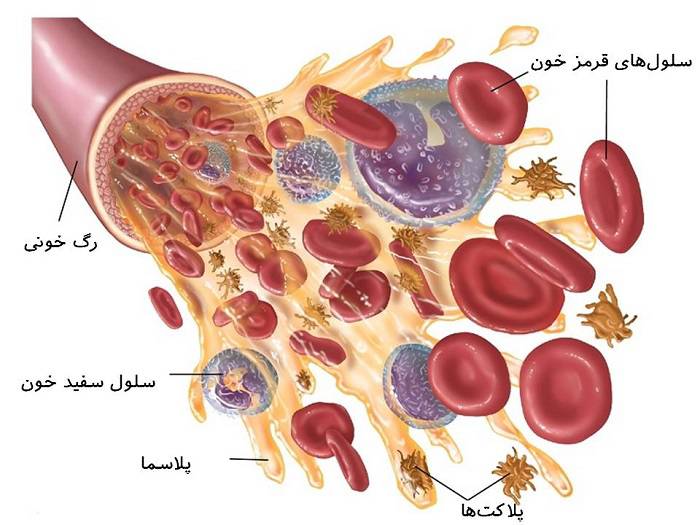
خون برای انتقال مواد مختلف به بافتهای سرتاسر بدن ضروری است. خون مایع حفظکنندهی حیات است که در سرتاسر بدن به گردش درمیآید و مواد مختلفی مانند الکترولیتها، هورمونها، ویتامینها، آنتیبادیها، مواد مغذی، گرما، اکسیژن و سلولهای ایمنی را به بافتهای مختلف میرساند. خون همچنین مواد زائد و کربندیاکسید را از بافتهای بدن دور میکند. اجزای خون انسان عبارتاند از:
پلاسما: بخش مایع خون که سلولهای خونی زیر در آن معلقاند:
۱. سلولهای قرمز خون (اریتروسیتها)
۲. سلولهای سفید خون (لوکوسیتها): انواع مختلف سلولهای سفید خون عبارتنداز:
- لنفوسیتها
- مونوسیتها
- ائوزینوفیلها (اسیدوفیلها)
- بازوفیلها
- نوتروفیلها
*گرانولوسیتها گروهی از سلولهای سفید هستند که در سیتوپلاسم خود گرانول دارند (شامل نوتروفیلها، ائوزینوفیلها و بازوفیلها).
۳. پلاکتها (ترومبوسیتها)
سلولهای خون در مغز استخوان ساخته میشوند. مغز استخوان مادهی اسنفجمانندی است که در مرکز استخوانهایی قرار دارد که تمام انواع سلولهای خونی را میسازند. اندامها و سیستمهای دیگری نیز در بدن ما وجود دارند که به تنظیم سلولهای خونی کمک میکنند. گرههای لنفاوی، طحال و کبد به تنظیم تولید، تخریب و عملکرد این سلولها کمک میکنند. تولید و توسعهی سلولهای جدید در مغز استخوان فرایندی است که خونسازی (hematopoiesis) نامیده میشود.
سلولهای خونی که در مغز استخوان تشکیل میشوند، ابتدا به شکل سلولهای بنیادی هستند. سلول بنیادی، نخستین مرحله از تشکیل تمام سلولهای خونی است. با بلوغ سلول بنیادی چندین نوع متمایز از سلولهای خونی ایجاد میشود که شامل سلولهای قرمز، سلولهای سفید و پلاکتها میشود. سلولهای خونی نابالغ بلاست نیز نامیده میشوند. برخی از بلاستها در مغز استخوان میمانند تا بالغ شوند. برخی دیگر به بخشهای دیگر بدن مهاجرت کرده و در آنجا بالغ شده و به سلولهای خونی عملکردی تبدیل میشوند.
وظایف سلولهای خونی چیست؟
وظیفهی اصلی سلولهای قرمز خون یا اریتروسیتها حمل اکسیژن از ریهها به بافتهای بدن و دور کردن کربندیاکسید از بافتها و برگرداندن آن به ریهها است. هموگلوبین پروتئین مهم موجود در سلولهای قرمز خون است که اکسیژن را از ریهها به تمام بخشهای بدن میرساند.
وظیفهی سلولهای سفید خون یا لوکوسیتها مبارزه با عفونت است. انواع مختلف سلولهای سفید خون در مبارزه با عفونتهای باکتریایی، ویروسی، قارچی و انگلی نقش مخصوص به خود را دارند. این سلولها از شما دربرابر اجرام خارجی که وارد جریان خون میشوند، مانند آلرژنها، محافظت میکنند و نیز در حفاظت در برابر سلولهای جهشیافته مانند سرطان نقش دارند.
وظیفهی اصلی پلاکتها یا ترومبوسیتها انعقاد خون است. پلاکتها ازنظر اندازه بسیار کوچکتر از دیگر سلولهای خونی هستند. آنها گرد هم میآیند و پلاکهایی را در مسیر عبور خون ایجاد میکنند تا خونریزی متوقف شود.
اهدای خون
اهدای خون عملی داوطلبانه است که میتواند موجب نجات جان افرادی شود که بهعلت تصادفات یا جراحی، خون زیادی را از دست دادهاند و نیز افرادی که بهعلت بیماری یا درمانهای خاص بسیار کمخون شده یا تعداد پلاکتهای بسیار کمی دارند. میلیونها نفر در سرتاسر جهان، هر ساله به انتقال خون نیاز دارند. خون انسان جایگزینی ندارد. در تمام انتقالهای خون، از خون یک انسان اهداکننده استفاده میشود.
اگر بدن یک یا چندین جزء از اجزایی که خون سالم را میسازد، از دست بدهد، انتقال خون میتواند به تأمین چیزی که بدن آن را از دست داده است، کمک کند. بسته به میزان خون مورد نیاز، عمل انتقال خون میتواند یک تا چهار ساعت طول بکشد.
اقدامات غربالگری در حداکثر کردن ایمنی خون اهداشده برای اهداکننده و گیرنده کمک میکند. معیارهای مورد نیاز برای اهدای خون بین مراکز و کشورهای مختلف اندکی متفاوت است.
علت نیاز به انتقال خون
فرد ممکن است به دلایل زیادی نیاز به انتقال خون پیدا کند. برخی از آنها عبارتاند از:
- فرد دارای جراحی بزرگ یا جراحت شدیدی است و باید خون از دسترفته جایگزین شود.
- فرد به دلیل زخم یا عوامل دیگر دچار خونریزی دستگاه گوارش شده باشد.
- فرد دچار بیماری نظیر لوکمی یا بیماری کلیه است که موجب کمخونی میشود (آنمی: نبود تعداد کافی از سلولهای قرمز خون سالم).
- فرد تحت درمان سرطان مانند پرتودرمانی یا شیمیدرمانی قرار گرفته باشد.
- فرد دچار یک اختلال خونی نظیر مشکلات شدید کبدی باشد.
انواع اهدای خون
انواع مختلفی از اهدای خون وجود دارد که به رفع نیازهای پزشکی مختلف کمک میکند.
اهدای خون کامل: اهدای خون کامل رایجترین نوع اهدای خون است که طی آن فرد میتواند یک واحد خون کامل اهدا کند. سپس اجزای خون از هم جدا میشود: سلولهای قرمز، پلاکتها و پلاسما.
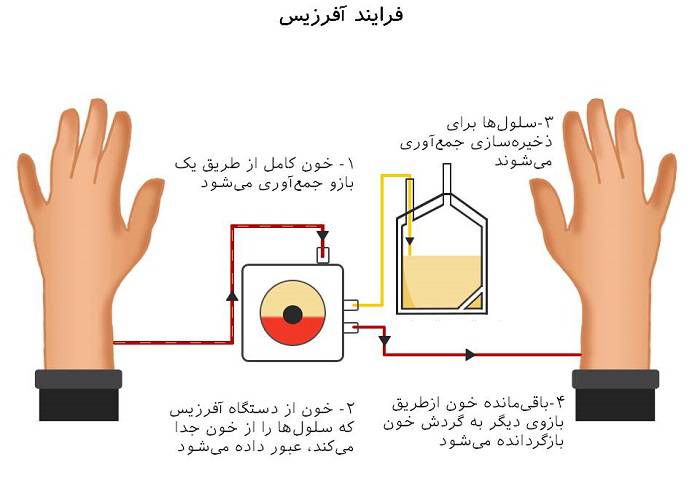
آفرزیس: با استفاده از تکنولوژی آفرزیس میتوان اجزای خاصی از خون را جمعآوری کرد. آفرزیس امکان جمعآوری انتخابی سلولهای قرمز خون، پلاکتها، پلاسما و گرانولوسیتها را فراهم آورده است. در این رویه، به هر کدام از بازوها سوزنی وارد میشود. خون بهوسیلهی یک سوزن کشیده میشود و از دستگاهی میگذرد که پلاسما را از انواع خاصی از سلولهای خونی جدا میکند و اجزای مورد نظر را حفظ کرده و باقیماندهی خون را ازطریق سوزن دیگر به خون فرد اهداکننده برمیگرداند. طی این فرایند میتوان بیش از یک جزء از خون را جمعآوری کرد. مدت زمان مورد نیاز برای انجام این کار بیشتر از زمان مورد نیاز برای اهدای خون کامل است و معمولا تا ۲ ساعت زمان میبرد. آفرزیس ممکن است با هدف جمع آوری سلولهای مختلفی انجام شود:
۱. سلولهای قرمز خون (اهدای مضاعف سلولهای قرمز): اهداکنندگان میتوانند هر ۱۶ هفته یکبار، به طریق آفرزیس سلولهای قرمز خون خود را اهدا کنند. از آنجایی که در این روش، تعداد زیادی از سلولهای قرمز خون برداشته میشود، برای جایگزینی آنها به زمان بیشتری نیاز است (نسبتبه اهدای خون کامل). در این روش سلولهای قرمز خونی که فرد اهدا میکند، دوبرابر حالت اهدای خون کامل است. سلولهای قرمز خون اکسیژن را به کل بدن میرسانند. افرادی که به سلولهای قرمز خون نیاز دارند، عبارتاند از افرادی که خون زیادی را از دست دادهاند (مثلا طی تصادف یا جراحت) و نیز کسانی که دچار آنمی با علائم شدید هستند.
۲. پلاکتها: در این روش، فقط پلاکتها جمعآوری میشوند. پلاکتها سلولهایی هستند که با تجمع و تشکیل لخته در عروق خونی، به توقف خونریزی کمک میکنند. پلاکتهای اهدایی معمولا به افراد مبتلا به لوکمی، افرادی که تحت شیمیدرمانی قرار دارند و نوزادان دچار عفونت شدید داده میشود. اهداکنندگان میتوانند تا ۲۴ بار در سال پلاکتهای خود را اهدا کنند. حدود یک درصد از افراد دارای واکنشی خفیف نسبتبه یکی از موادی (سیترات) هستند که در جریان اهدای پلاکت با خون مخلوط میشود. این واکنش میتواند شامل احساس بیحسی و سوزن سوزن شدن، گرفتگی عضلات و تهوع باشد. با مصرف مکمل کلسیم قبل یا در جریان اهدا میتوان از بروز این واکنش پیشگیری کرد.
۳. پلاسما: در این رویه، بخش مایع خون (پلاسما) جمعآوری میشود. پلاسما به لخته شدن خون کمک میکند و حاوی پروتئینها و مواد دیگری مانند الکترولیتها است که به عملکرد طبیعی بدن کمک میکنند. پلاسما معمولا به افراد دچار مشکلات کبدی، سوختگی و عفونتهای باکتریایی خونی شدید داده میشود.
۴. گرانولوسیتها: این سلولها، گروهی از سلولهای سفید خون هستند که با عفونت مبارزه میکنند. ممکن است روز قبل از اهدا بهمنظور افزایش تعداد گرانولوسیتهای خون، به اهداکنندگان گرانولوسیت، فاکتور محرک کُلونی گرانولوسیت (G-CSF) و / یا داروی گلوکوکورتیکوئیدی بهنام دگزامتازون داده شود. گلوکوکورتیکوئیدها معمولا به افراد مبتلا به دیابت، زخمهای گوارشی یا گلوکوم داده نمیشوند. عوارض جانبی G-CSF و دگزامتازون ممکن است شامل سردرد، درد مفاصل، خستگی، بیخوابی، واکنشهای آلرژیک و تب باشد.
اهدای خون اتولوگ: اهدای خون اتولوگ یا اهدای خون خودی، وضعیتی است که در آن فردی که قرار است تحت عمل جراحی قرار گیرد، چند هفته قبل از جراحی، خون خود را بهمنظور استفاده در زمان جراحی اهدا میکند. اهدای خون اتولوگ خطر بیشتر (نه همه) مشکلات عفونی مرتبط با انتقال خون را کاهش میدهد.
شرایط مورد نیاز برای اهدای خون
بهطور کلی برای اهدای خون باید شرایط زیر را داشته باشید:
- وضعیت سلامتی مناسب
- سن مناسب اهدای خون که ۱۶ تا ۱۸ سال است (بسته به منطقه جهان)
- حداقل وزن ۵۰ کیلوگرم
- تأیید شدن در ارزیابیهای جسمی و پیشینهی سلامتی که در ادامه توضیح داده میشود.
مواردی که باید قبل از اهدای خون رعایت کنید
- شب قبل از اهدای خون به میزان کافی بخوابید.
- قبل از اهدای خون وعده غذای سالمی بخورید.
- قبل از اهدای خون از مصرف غذاهای چرب مانند همبرگر، سیبزمینی سرخشده یا بستنی پرهیز کنید. آزمایشهای مربوط به تشخیص عفونت که روی خون اهدایی انجام میشود، میتواند تحتتأثیر چربیهایی که پس از خوردن غذاهای چرب در خون ظاهر میشوند، قرار گیرد.
- قبل از اهدای خون حدود نیم لیتر آب یا مایعات دیگر بنوشید.
- اگر اهداکنندهی پلاکت هستید، بهخاطر داشته باشید که نباید دو روز قبل از اهدا آسپرین مصرف کرده باشید.
اقداماتی که قبل از رویهی اهدای خون در مرکز پزشکی مربوطه انجام میشود
قبل از اهدای خون از فرد اهداکننده خواسته میشود تا پرسشنامهای پزشکی را پر کند که شامل سوالاتی درمورد رفتارهایی است که باعث افزایش خطر ابتلا به عفونتهایی میشود که ازطریق خون منتقل میشوند. این اطلاعات بهطور محرمانه نگهداری میشود. همچنین معاینه جسمی مختصری که شامل بررسی فشار خون، نبض و درجه حرارت بدن است، انجام میشود. نمونهی کوچکی از خون از سرانگشت گرفته میشود و برای بررسی سطح هموگلوبین مورد استفاده قرار میگیرد. اگر غلظت هموگلوبین اهداکننده طبیعی باشد و وی واجد سایر شرایط مورد نیاز باشد، میتواند خون خود را اهدا کند.
رویهی اهدای خون
در جریان اهدای خون، اهداکننده بهراحتی روی یک صندلی مینشیند و سوزنی درون بازوی او برای خارج کردن خون قرار داده میشود. این کار به آهستگی انجام میشود تا علائم احتمالی مانند سبکی سر به حداقل برسد. یک واحد خون برداشته میشود (حدود ۴۵۰ میلیلیتر). در جریان فرایند اهدای خون، فرد تحت نظارت قرار دارد.
براساس مقررات سازمان غذا و داروی آمریکا، افراد اهداکنندهی خون تا ۵۶ روز (۸ هفته) پس از اهدای خون نباید مجددا خون بدهند. البته همهی اهداکنندگان نمیتوانند طی این مدت مجددا شرایط اهدای خون را به دست آورند، زیرا موضوع بستگی به این امر دارد که بدن فرد با چه سرعتی سلولهای قرمز خون خود را مجددا جایگزین کند. برای مثال، زنانی که دورههای قاعدگی سنگینی دارند، نمیتوانند هر ۵۶ روز یکبار خون بدهند زیرا ذخایر آهن آنها برای پرکردن سلولهای قرمز خون از دست رفته کافی نیست.
اهدای خون موجب خارج شدن آهن از بدن میشود و اگر قبل از اهدای بعدی، آهن از دست رفته جایگزین نشود، منجر به کمبود آهن خواهد شد. خطر کمبود آهن در اهداکنندگان نوجوان، زنان پیش از یائسگی و افرادی که بهطور مکرر خون میدهند، بیشتر است. از آنجایی که استراتژی مصرف غذاهای غنی از آهن برای جایگزینی آهن از دست رفته کافی نیست، توصیه میشود افرادی که درمعرض خطر کمبود آهن قرار دارند، تا حدود ۶۰ روز پس از اهدای خون از مولتیویتامین حاوی آهن یا مکمل آهن استفاده کنند.
پس از اهدای خون چه کاری انجام دهیم
- بهمدت یکی دو روز، مایعات بیشتری بنوشید.
- تا مدت ۵ ساعت پس از اهدای خون، از انجام فعالیتهای شدید یا بلند کردن اجسام سنگین خودداری کنید.
- اگر احساس سبکی سر دارید، دراز بکشید و پاهای خود را به سمت بالا قرار دهید تا زمانیکه این حس از بین برود.
- بانداژ را از روی بازوی خود برندارید و آن را برای ۵ ساعت خشک نگه دارید.
- اگر پس از برداشتن بانداژ خونریزی دارید، مکان خونریزی را فشار دهید و بازوی خود را بالا بگیرید تا زمانیکه خونریزی متوقف شود.
- اگر بازوی شما درد دارد، از مسکنی مانند استامینوفن استفاده کنید. از مصرف آسپرین یا ایبوپروفن ۲۴ تا ۴۸ ساعت نخست پس از اهدای خون پرهیز کنید.
- اگر فراموش کردهاید که هرگونه اطلاعات مهم سلامتی را قبل از اهدای خود گزارش کنید یا دچار مشکل پزشکی خاصی شدهاید، با مرکز اهدای خون تماس بگیرید.
در صورت بروز علائم زیر نیز باید با مرکز مربوطه تماس بگیرید:
- تداوم احساس تهوع، سبکی سر و سرگیجه پس از استراحت، خوردن غذا و نوشیدن مایعات
- تداوم احساس درد، خونریزی و وجود برجستگی پس از برداشتن بانداژ در محل سوزن
- احساس درد یا سوزن سوزن شدنی که از بازو به سمت انگشتان پیش میرود
- بروز علائم و نشانههای یک سرماخوردگی یا آنفلوآنزا مانند تب، سردرد یا گلو درد، طی چهار روز پس از اهدای خون
عفونتهای باکتریایی میتوانند ازطریق خون اهدایی به فرد دریافتکنندهی خون منتقل شوند، بنابراین باید درصورت بیمار شدن به مرکز اطلاع دهید تا خون شما مورد استفاده قرار نگیرد.
آزمایشها: تعیین گروه خونی
خونی که به فرد گیرنده داده میشود، باید با گروه خونی وی سازگار باشد؛ در غیر این صورت، آنتیبادیهای موجود در خون فرد گیرنده به آنها حمله کرده و مشکلاتی را ایجاد میکنند. خون اهدایی برای تعیین گروه خونی (که بهصورت A، B، AB یا O طبقهبندی میشود) و نیز فاکتور Rh، مورد آزمایش قرار میگیرد. فاکتور Rh به حضور یا عدم حضور یک آنتیژن خاص در خون اشاره دارد. اگر فردی آنتیژن مذکور را داشته باشد، خون او Rh مثبت و اگر فاقد این آنتیژن باشد، خون او Rh منفی است. این اطلاعات مهم است زیرا نوع گروه خونی و فاکتور Rh باید با نوع گروه خونی و فاکتور Rh فردی که خون را دریافت میکند، سازگار باشد. ۴۰ درصد از افراد، دارای گروه خونی O هستند که تقریبا برای انتقال به هر فردی بیخطر است. اگر دارای این گروه خونی هستید، شما اهداکنندهی عمومی بهشمار میروید. اگر گروه خونی شما AB باشد، میتوانید هرنوع گروه خونی را دریافت کنید و گیرندهی عمومی محسوب میشوید. اگر خون شما Rh منفی باشد، تنها میتوانید خون Rh منفی را دریافت کنید.
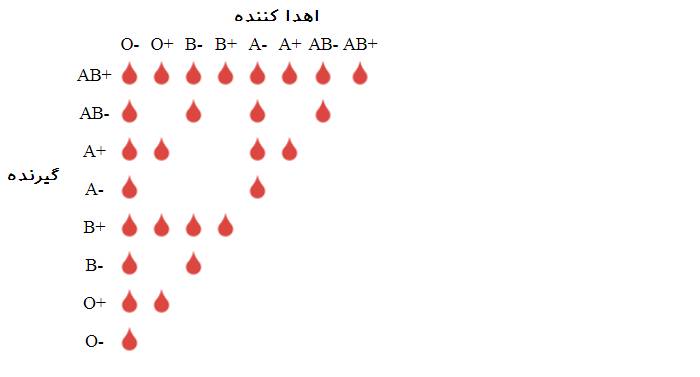
شکل بالا نشاندهنده سازگاریهای ممکن در انتقال خون بین اهداکننده و دریافتکننده براساس سیستمهای ABO و Rh است.
اقدامات برای محافظت از اهداکننده
اقدامات متعددی در راستای اطمینان از اینکه اهدای خون برای فرد اهداکننده بیخطر است، انجام میشود و به این ترتیب، بعید است که اهدای خون اثرات منفی بر سلامتی فرد اهداکننده داشته باشد.
بررسی تاریخچهی پزشکی: از تمام اهداکنندگان خون سوالاتی درمورد سوابق پزشکی آنها پرسیده میشود تا مشخص شود آیا آنها میتوانند بدون خطر و بدون تجربهی هیچگونه عوارض منفی خون بدهند یا خیر.
بیماریهای قلبی، ریوی و خونی: از اهداکنندگان سؤال میشود که آیا تاکنون بیماری قلبی، ریوی یا خونی داشتهاند؟ برایناساس، مبتلایان به بیماری قلبی، مشکلات دریچهی قلب، ضربان نامنظم قلب، بیماری عروق خونی مغز، نارسایی مغز و برخی از بیماریهای خاص ریه ممکن است از اهدای خون معاف شده یا طبق شرایط خاصی قادر به اهدای خون باشند. برخی از بیماریهای خونی مانند آنمی فقر آهن یا لوکمی مزمن نیز ممکن است کنار گذاشته شود.
حس سالم بودن: از اهداکنندگان سؤال میشود که آیا آنها در روز اهدای خون احساس سالم بودن دارند یا خیر.
تشنج: افرادی که دارای سابقهی تشنج هستند، مشروط بر اینکه طی مدت زمان خاصی دچار تشنج نشده باشند (معمولا ۶ ماه) میتوانند خون بدهند.
جراحی اخیر: افرادی که اخیرا تحت عمل جراحی قرار گرفتهاند، هنگام بهبودی و از سر گرفتن فعالیت کامل میتوانند خون بدهند. البته اگر در زمان جراحی انتقال خون انجام شده باشد، آن فرد تا یک سال اجازهی اهدای خون را ندارد.
بارداری: زنان باردار در هنگام بارداری و تا ۶ هفته پس از پایان بارداری اجازهی اهدای خون را ندارند.
شرایط سنی: حداقل سن برای اهدای خون ۱۶ یا ۱۸ سالگی است (بسته به قانون کشور). در بیشتر موارد، محدودیت سنی بالا برای اهدا وجود ندارد اگرچه در برخی از مواد تأیید پزشک فرد اهداکننده نیاز است.
شرایط وزنی: افرادی که وزن آنها کمتر از ۵۰ کیلوگرم است، مجاز به اهدای خون نیستند. هرچه اهداکننده وزن کمتری داشته باشد، احتمال بروز واکنشی نظیر سرگیجه و غش پس از اهدای خون بیشتر است.
بیشتر مراکز خون یک ارزیابی دیگر از افراد دارای سن ۱۶ تا ۱۸ سالی که درست بالای محدودهی وزن قرار دارند، انجام میدهند که در آن حجم خون فرد اهداکننده براساس قد و وزن او تخمین زده میشود. معمولا ازنظر حداکثر وزن فرد اهداکننده محدودیتی اعمال نمیشود.
از فرد اهداکنندهی خون سوالاتی نیز پرسیده میشود که به بیخطر بودن انتقال خون برای فرد دریافتکنندهی خون مربوط است. یکی از این موارد، احتمال ابتلا به عفونتهایی است که بهوسیلهی خون منتقل میشود.
ارزیابی پزشکی: علاوهبر سابقهی پزشکی، اهداکنندگان قبل از اهدا برای بررسی نشانههای آشکار بیماری یا شرایطی که باعت سلب صلاحیت اهدای خون در اهدا کننده میشود، تحت معاینهی جسمی مختصری قرار میگیرند.
علائم حیاتی: نبض، فشار خون و دمای بدن فرد اهداکننده قبل از اهدای خون اندازهگیری میشود. افرادی که دارای تب، فشار خون بالا، ضربان قلب بسیار بالا یا بسیار پایین (به استثنای ورزشکاران دارای آمادگی جسمانی بسیار بالا و افرادی که از داروهای بتابلوکر مصرف میکنند) یا دارای ضربان نامنظم قلب هستند، بهطور موقت اجازهی اهدای خون را ندارند.
آزمایش خون: نمونهی کوچکی از خون، از سر انگشت گرفته میشود و برای بررسی تعداد سلولهای قرمز خون یا میزان هموگلوبین موجود در خون مورد استفاده قرار میگیرد. این کار برای اطمینان از اینکه اهداکننده دچار کمخونی نیست یا اینکه پس از اهدای خون دچار کمخونی نمیشود، انجام خواهد شد. افراد دارای سطوح بسیار پایین هموگلوبین بهطور موقت مجاز به اهدای خون نیستند.
اقدامات غربالگری برای محافظت از گیرنده
غربالگری اهداکنندگان خون به اطمینان از این موضوع که خون اهداشده برای انتقال به گیرنده بیخطر است، کمک میکند. در این رابطه، از فرد اهداکننده خواسته میشود تا پرسشنامهای را پر کند و نیز آزمایشهای آزمایشگاهی برای بررسی احتمال عفونتهای احتمالی در خون اهداشده انجام میشود.
غربالگری عفونتها
ویروس نقص ایمنی انسان (HIV): این ویروس، همان ویروسی است که موجب ایدز میشود. اقدامات مختلفی برای غربالگری اهداکنندگان خون ازنظر عفونت HIV و دیگر عوامل خطرساز HIV انجام میشود. این اقدامات عبارتنداز تکمیل پرسشنامههایی درمورد وجود هرگونه علامت و نشانهای از HIV و رفتارهایی که خطر ابتلا به عفونت HIV را افزایش میدهند. این گونه رفتارها شامل استفاده از داروهای تزریقی غیرتجویزی، داشتن رابطه جنسی خارج از عرف یا داشتن رابطه در ازای پول یا مواد مخدر است. بسته به پاسخی که به این سوالات داده میشود، فرد ممکن است مجاز به اهدای خون نبوده یا لازم باشد قبل از اهدای خون مدتی صبر کند.
کسی نباید با هدف آزمایش خون برای عفونت HIV ودیگر عفونتهای مقاربتی، خون خود را اهدا کند. حتی اگر خون اهداشده ازنظر عفونت HIV آزمایش شود، این آزمایشها کامل نبوده و احتمال اندکی وجود دارد که فردی که درمعرض HIV قرار گرفته، بتواند درصورت اهدای خون، ویروس را به گیرندهی خون منتقل کند. آزمایشهای رایگان و ناشناسی برای HIV در دسترس است./سایت زومیت
برچسب ها :
ناموجود- نظرات ارسال شده توسط شما، پس از تایید توسط مدیران سایت منتشر خواهد شد.
- نظراتی که حاوی تهمت یا افترا باشد منتشر نخواهد شد.
- نظراتی که به غیر از زبان فارسی یا غیر مرتبط با خبر باشد منتشر نخواهد شد.














ارسال نظر شما
مجموع نظرات : 0 در انتظار بررسی : 0 انتشار یافته : ۰